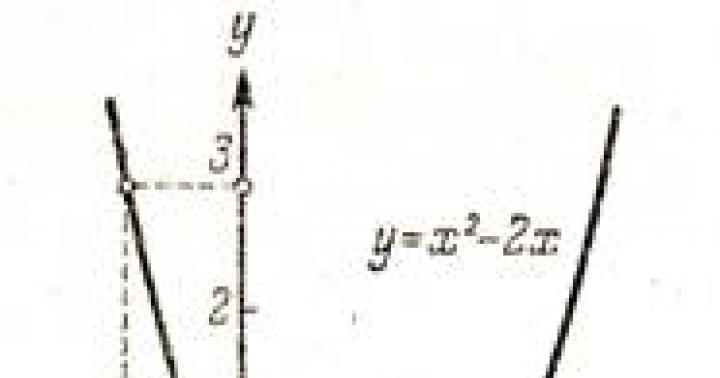Осмотр и пальпация молочных желез - обязательное диагностическое мероприятие . При осмотре оценивают симметричность молочных желез, окраску и рельеф кожных покровов, форму и окраску сосков, а также наличие их гиперкератоза.
Цель пальпации
молочных желез и подмышечных лимфатических узлов - выявить узловые образования, определить их размер и отношение к окружающим тканям и/или наличие выделений из сосков. У детей и подростков оценивают соответствие развития молочных желез (стадия по шкале Таннера) паспортному возрасту. Развитие молочных желез, соответствующее I стадии (Ма 1), у девочки старше 13 лет свидетельствует о задержке полового развития.
Пациентка раздевается до пояса, руки опущены свободно вдоль туловища. Оценивают симметричность молочных желез: они должны быть расположены на одном уровне (в норме одна молочная железа может быть немного больше другой). Настораживает недавно возникшая асимметрия, что может быть обусловлено узловыми гиперпластическими процессами, часто не поддающимися пальпации. Далее проводят осмотр молочных желез по отдельности (изменены ли форма, величина, контуры) и их сравнение.

При осмотре следует обратить внимание на состояние кожи : локальное покраснение, втяжение, выбухание, участки типа площадки, умбиликации или лимонной корки, изъязвление.
Симптом площадки - нарушение контура молочной железы при пальпации опухолевой зоны, где вместо округлой поверхности образуется плоская площадка. Причина возникновения - подтягивание подкожной клетчатки к опухоли.
Симптом умбиликации - втяжение кожи над определяемой опухолью.
Симптом лимонной корки - локальное изменение кожи, при котором поры становятся отчетливо заметны вследствие отека. При осмотре сосков следует обратить внимание на изменение их формы и цвета, наличие втяжения и смещения, изъязвления или трещин. При поднятии и заведении руки за голову оценивают смещаемость железы, осматривают подмышечную область и оценивают наличие там участков выбухания, втяжения или покраснения.
Увеличение подмышечных лимфоузлов - следствие их поражения при опухоли или воспалении и инфекционных заболеваниях (например, болезнь кошачьих царапин).
Симптомы запущенной опухоли
- язвенный дефект на коже молочной железы, свидетельствующий о прорастании опухоли в кожу;
- покраснение молочной железы, свидетельствующее о поражении ее большей части;
- отек молочной железы, возникающий вследствие поражения подмышечных лимфоузлов и нарушения оттока лимфы.
Пальпация молочных желез
Первый этап
следует проводить в положении стоя, руки пациентки должны быть подняты и заведены за голову. Молочные железы пальпируют поочередно подушечками пальцев. Четыре пальца правой руки (кроме большого пальца, который в пальпации не участвует) должны быть сомкнуты и выпрямлены. Пальпацию начинают с верхнего наружного квадранта
молочной железы и следуют по часовой стрелке, приближаясь к соску по спирали.
Сначала проводят поверхностную пальпацию (при небольшом давлении легче выявить небольшие подкожные образования), затем более глубокую. Далее таким же образом проводят пальпацию в положении лежа на спине, при этом молочные железы как бы распластываются по грудной клетке. Затем пальпируют подмышечную область; внимания заслуживает любое локальное уплотнение и/или болезненность.
На последнем этапе нужно проверить наличие выделений из соска и, если есть, описать их количество, цвет и консистенцию. Появление отделяемого молочного цвета у женщины, никогда не имевшей беременности или же спустя три года после родов или прерывания беременности, требует уточнения причины галактореи. Прозрачное или зеленоватое отделяемое типично для мастопатии. Выделения янтарного или коричневого цвета, особенно с примесью крови, могут свидетельствовать о развитии злокачественной опухоли .
Дополнительные исследования
При отделяемом из молочных желез проводят его цитологическое исследование и маммографию.
При обнаружении эритроцитов или папиллярных структур показана контрастная маммография - дуктография. При изменениях молочных желез назначают маммографию и/или их УЗИ.
Скрининговое исследование молочных желез проводят в целях исключения злокачественных новообразований всем женщинам старше 35 лет. После 40 лет маммографию делают ежегодно, при фиброзно-жировой инволюции - 1 раз в два года. Инструментальное обследование проводят на 6–10-й день менструального цикла, когда плотность молочных желез минимальна, в постменопаузе - в любое время. Визуализация опухоли с помощью маммографии возможна при размерах образования не менее 5 мм.
Любые узловые образования, в том числе рентгенонегативные, являются показанием к диагностической пункции с последующим цитологическим исследованием.
Причины изменений молочных желез
Эндокринные заболевания довольно часто сопровождаются нарушениями репродуктивной функции и длительными периодами аменореи, что приводит к уменьшению количества железистой ткани и развитию жировой инволюции молочных желез (гиперпролактинемический гипогонадизм, гиперандрогения любого генеза, СПНЯ). Гиперпигментация ареол может наблюдаться при синдроме Иценко–Кушинга, трофобластической болезни и некоторых липидоклеточных опухолях.
При полной форме синдрома тестикулярной феминизации (женский фенотип, кариотип XY) характерно нормальное развитие молочных желез (сохранена чувствительность к эстрогенам) при сниженной пигментации ареол, возможно сочетание с полным отсутствием подмышечного и лобкового оволосения (резистентность к андрогенам).
Для чистой агенезии гонад (женский фенотип, кариотип ХХ или XY) типично полное отсутствие железистой ткани молочных желез и нормальное половое оволосение. Практически все формы дисгенезии гонад сопровождаются первичной аменореей и отсутствием развития молочных желез. При наиболее распространенной форме дисгенезии гонад - синдроме Шерешевского–Тернера - типичными стигмами дисэмбриогенеза являются широкое расстояние между сосками и низкорослость. Галакторея может наблюдаться при гиперпролактинемии, синдроме Ван-Вика–Хеннеса–Росса у больных первичным гипотиреозом или быть следствием регулярного нервно-рефлекторного воздействия.
Характерной особенностью СД 1-го типа является диабетическая мастопатия, возникающая на фоне длительной декомпенсации углеводного обмена. Для нее характерны лимфоцитарная инфильтрация, фиброз и атрофия железистой ткани, свойственные аутоиммунному процессу. Распространенность диабетической мастопатии у женщин с СД 1-го типа достигает 25%, с СД 2-го типа - 4%. Диабетическая мастопатия не является фактором риска развития рака молочной железы (РМЖ).
Гинекомастия
Это увеличение молочных желез у мальчиков - может иметь физиологический характер (30–40% подростков в период пубертата), сопровождаться ожирением или быть при-знаком заболевания (синдром Клайнфелтера - 70–90%, синдром Рейфенштейна - частичная нечувствительность к андрогенам, эстрогенпродуцирующие и ХГЧ-продуцирующие опухоли, се-мейная наследственная препубертатная гинекомастия - результат увеличения периферической ароматазной активности).
Лечение гинекомастии
При необходимо расспрашивая пациента, необходимо исключить ятрогенные (экзогенные) причины гинекомастии вследствие приема ЛС (спиронолактона, антидепрессантов, ципротерона ацетата, антиандрогенов, эстрогенов, сердечных гликозидов) или наркотических веществ. Дифференциальную диагностику между истинной гинекомастией (наличие железистой ткани) и ложной, обусловленной избыточным отложением жировой ткани (липомастией) при выраженном ожирении, проводят с помощью маммографии.
сайт - КРАСИВАЯ И ЗДОРОВАЯ ГРУДЬ
Осмотр и пальпацию молочной железы лучше всего проводить в один и тот же день менструального цикла, так как в течение этого периода в структуре молочной железы и ее размерах происходят изменения. Наиболее подходящее время для этой процедуры – 5 – 6-й день от начала менструации, когда молочная железа находится в расслабленном состоянии. Во время менопаузы данную процедуру необходимо проводить в один и тот же день каждого календарного месяца. Это мероприятие женщина должна проводить ежемесячно, но не чаще, иначе изменения всякий раз могут быть слишком незначительными, чтобы их можно было заметили.
Осмотр и пальпация молочной железы проводится при хорошем освещении. Перед началом самообследования рекомендуется расслабиться и успокоиться. Относитесь к этому мероприятию как к обычной гигиенической процедуре. Учтите, что большинство изменений, которые можно обнаружить в молочной железе являются доброкачественными. Процедура самообследования молочной железы состоит из шести этапов, однако при правильном и последовательном выполнении она занимает немного времени.
Первый этап - осмотр белья
Одним из признаков того, что в молочной железе происходят изменения могут быть выделения из соска. Незначительные выделения из соска могут остаться незамеченными на его поверхности, но оставлять следы на бюстгальтере. Поэтому необходимо тщательно его осмотреть: нет ли на нем следов выделения из соска в виде кровянистых, бурых, зеленоватых или желтоватых пятен, корочек.
Второй этап - общий вид молочных желез
Необходимо раздеться до пояса и встать перед зеркалом. Затем свободно опустить руки. Внимательно рассмотрите в зеркале каждую молочную железу. Проверьте, не отмечаются ли какие-то изменения их величины, формы и контуров (учтите, что иногда одна железа может быть немного больше другой, это нормально). Обязательно обратите внимание на симметричность обеих молочных желез: расположены ли они на одном уровне, равномерно ли они перемещаются при поднятии и заведении рук за голову, наклонах туловища, поворотах налево и направо.
Обратите внимание, не отмечается ли фиксация или смещение одной из молочных желез в сторону. После этого поднимите руки вверх перед зеркалом и еще раз осмотрите по очереди каждую молочную железу, обращая внимание на то, смещаются ли они кверху, книзу или в стороны. Обратите внимание на возможные изменение формы желез с образованием возвышений, западаний, втягивания кожи или области соска. Посмотрите, не появляются ли при этих действиях из соска капели жидкости.
Третий этап - состояние кожи
На этом этапе проверяется состояние кожи, покрывающей молочные железы. Необходимо проверить эластичность кожи, как хорошо она собирается в складку. Обратите внимание на изменения цвета кожи, наличие покраснения всей ее поверхности или отдельных участков, нет ли на ней опрелости, сыпи, изменений в виде «лимонной корки». Прощупайте кожу на предмет ее уплотнений, набухания, наличия ямочек или бугорков на ее поверхности, втянутости, язвочек или сморщенности кожи. При этом брать ткань молочной железы в складку между пальцами не следует, так как из-за ее дольчатого строения у женщины может создаться ошибочное впечатление наличия в ее толще опухолевого уплотнения. Молочные железы рекомендуется прощупывать стоя поверхностью ладони с сомкнутыми пальцами.
Четвертый этап - пальпация молочных желез в положении стоя
Этот этап очень удобно проводить во время приема душа или ванны. Намыленные пальцы рук прекрасно скользят по коже молочных желез, что помогает в прощупывании молочных желез. Если женщина проводит это обследование в комнате, рекомендуется использовать крем или лосьон. Обследование левой молочной железы проводится при этом правой рукой, а правой – левой рукой.
Пальпация молочных желез проводится подушечками пальцев, а не их кончиками. Для этого сомкните три или четыре пальца. Затем начните ощупывание круговыми проникающими движениями. Большой палец в таком ощупывании не участвует. При больших размерах молочной железы ее надо поддерживать противоположной рукой.
Сначала проводится так называемое поверхностное прощупывание, при этом подушечки пальцев не проникают в толщу молочной железы. Это дает возможность выявить небольшие неглубокие образования, расположенные непосредственно под кожей. После этого проводится глубокое ощупывание, когда подушечки пальцев последовательно постепенно достигают ребер. Такое ощупывание необходимо проводить от ключицы до нижнего края ребер и от грудины до подмышечной линии, включая и область подмышек, где можно обнаружить увеличенные лимфоузлы.
Пятый этап - пальпация молочных желез в положении лежа
Данный этап является наиболее важной частью самообследования молочных желез, потому что только этим способом можно хорошо прощупать все их ткани. При этом определяют, каковы молочные железы на ощупь под пальцами и запоминают эти ощущения.
Пальпация молочных желез проводится лежа на твердой, плоской поверхности. Под обследуемую железу можно подложить какой-нибудь валик или жесткую подушечку. Руку следует вытянуть вдоль туловища или завести за голову. На этом этапе имеются два метода пальпации:
- Метод квадратов: когда вся поверхность передней грудной стенки от ключицы до реберного края и молочная железа мысленно делятся на небольшие квадраты. Ощупывание молочных желез проводится последовательно в каждом квадрате сверху вниз.
- Метод спирали: когда прощупывание молочной железы проводится по спирали, начиная от подмышки и доходя до соска. Подушечками пальцев совершаются круговые движения, перемещаясь в направлении соска.
Шестой этап - обследование соска молочной железы
Проводя осмотр сосков необходимо определить не изменены ли их форма и цвет, нет ли в их области втянутости, мокнутий, изъязвлений или трещин. Необходимо прощупать сосок и область под соском, так как в этой области может быть опухоль. Отметим, что данная зона у женщин довольно чувствительна к ощупыванию и в некоторых случаях может сопровождаться эротическими или, наоборот, неприятными ощущениями.
В конце самообследования молочной железы необходимо осторожно взять сосок большим и указательным пальцами и надавить на него, обращая внимание на то, имеются ли из него выделения и их характер, если они есть. Если Вы считаете, что с момента последнего самообследования произошли заметные изменения в молочных желез, следует незамедлительно обратиться к врачу-маммологу или онкологу.
Конечно, никогда не стоит пытаться ставить себе диагноз самостоятельно, а тем более назначать какое-либо лечение. Отличить рак от разных форм мастопатий может лишь только специалист. Помните о важности данного метода обследования, так как даже злокачественную опухоль можно вылечить, начав лечение на раннем этапе. Не стоит откладывать визит к врачу на потом – от этого может зависеть Ваша жизнь.
Пальпация молочной железы (или попросту прощупывание) – это простой и одновременно достаточно информативный метод исследования. Его используют маммологии при первичном приеме. Этот метод рекомендован для самообследований, которые требуются всем женщинам, достигшим 40 лет. Основная цель пальпации – обнаружить уплотнения и изменения, которые не видны вооруженным глазом.
Очень важно вовремя выявлять желез, они лучше всего лечатся на начальных стадиях. Нередко болезни груди никак себя не проявляют, и обнаружить неполадки в организме можно только при пальпации.
Самое главное – проводить пальпацию внимательно и аккуратно. Прощупывание проводят по квадрантам – четвертям молочной железы, начиная с верхнего внутреннего. За ним следует верхний наружный квадрант, далее нижние. Последней обследуют ареолу и область вокруг соска.
Важно обращать внимание не только на состояние тканей, но также на все нетипичные симптомы: болезненность, выделения из соска. Нельзя игнорировать никакие необычные изменения, даже если они не причиняют дискомфорта.
После того, как пальпация проведена, ее результаты лучше обсудить с врачом, если возникают подозрения на какое-либо заболевание.
Обследование проводят в двух положения – стоя и лежа на ровной поверхности. Это связано с тем, что уплотнения могут прощупываться по-разному при разном положении тела.
При пальпации обращают внимание на следующие симптомы:
- Деформация груди или сосков.
- Асимметрия.
- Отеки и набухание.
- Покраснение.
- Сосудистые звездочки, пятна.
- Состояние кожи – втяжения, морщины, сухость.
- Цвет ареолы.
- Форма соска.
Необходимо заметить изменения, которые произошли с момента предыдущего обследования или убедиться в их отсутствии.
Если есть соответствующие навыки, то после пальпации приступают к осмотру и пальпации лимфоузлов – хотя бы подмышечных.

Техника самообследования
Проводить самообследование рекомендуется с 25 лет, эта рекомендация становится обязательно по достижении 40 лет. Это связано с тем, что большинство заболеваний молочных желез относится к возрастным, они проявляются в предклимактерический период. Пальпацию нужно проводить в один и тот же день цикла. Лучше всего железы прощупываются на 5-10 день цикла, после окончания менструации.
Самостоятельное обследование проводится по такому алгоритму:
- Первым делом необходимо оценить симметрию груди перед зеркалом.
- Затем нужно оценить грудь на предмет деформации.
- Важно убедиться, что нет необычных выделений из сосков.
- Только потом проводят непосредственно пальпацию.
Самостоятельная пальпация груди состоит из нескольких этапов:
- Сначала прощупывают кожу и верхние слои тканей, начиная от верхнего внутреннего квадрата и заканчивая внутренним нижним.
- Затем оценивают состояние сосков и кожи вокруг них.
- При обнаружении подозрительных уплотнений, необходимо прощупать их и оценить размер, форму, поверхность (ровная или зернистая), количество и спаянность с окружающими тканями.
- Важно заметить, есть ли болезненность при прощупывании.
- При пальпации не нужно давить – прикосновения должны быть легкими.
- Прощупывают тремя или четырьмя пальцами.
- Пальпация правой груди проводится левой рукой и наоборот.
Пальпировать нужно не только грудь, но также ребра и грудину, чтобы заметить изменения на и под кожей, которые могут распространяться за пределы молочных желез.
Для получения максимально информативного результата нужно провести обследование как минимум в двух положениях – сидя и лежа.
Чтобы пальпация была максимально комфортной и безболезненной, рекомендуется использовать массажные масла и кремы.

Особые методы пальпации
Для пальпации кистозных образований требуется специальная техника, которая называется прием изменяемого положения рук.
Эта техника состоит из нескольких этапов:
- Женщина принимает позу, в которой мышцы груди будут максимально расслаблены – стоя, кисти рук лежат на бедрах.
- Второй раз пальпация производится в положении с напряженными мышцами груди – женщина принимает руки к бедрам.
- Затем нужно понять соединенные руки вверх. Этот этап позволяет обнаружить внешние признаки болезни на коже, более характерные для злокачественных новообразований.
- Затем железы прощупывают в положении стоя, наклонившись вперед.
Такая техника позволяет обнаружить все, даже самые небольшие кисты, которые могут остаться незамеченными при использовании стандартной техники. Не менее важно убедиться, что новообразования имеют доброкачественный характер.

Как определить рак
Рак можно выявить по визуальным критериям и при пальпации. Конечно, окончательный диагноз требует инструментальной диагностики. Самостоятельное обследование позволяет заметить неприятные симптомы вовремя.
Визуальные признаки рака:
- Смещение соска, втянутость, отечность ареолы.
- Изменение цвета кожи груди, ареолы или соска.
- Появление зуда, раздражения, покраснения, шелушения на коже.
- Уимбликации – так называют «западания» тканей и кожи, своеобразные втянутости. Их лучше всего видно в положении с поднятыми руками.
- Так называемая лимонная корка – это неровная кожа, которая обычно появляется прямо над опухолью. По внешнему виду кожа похожа на корку цитрусовых, отсюда и название. Такие изменения происходят из-за нарушения тока лимфы рядом с опухолью.
- Узлы, уплотнения, тяжи.
- Другие необычные изменения в тканях груди, которых при предыдущей пальпации не было.
- Уплотнения безболезненные, легко прощупываются.
- Узлы и опухоли имеют неровную поверхность и неправильную форму.
- Уплотнения спаяны с ближайшими тканями.
- При пальпации могут появиться выделения из сосков.
Особый вид онкологии – – можно определить по поражению соска. Вокруг него появляются чешуйки, корочки и язвочки, сам сосок утолщается, опухает и меняет форму.

Признаки здоровой груди
Осмотр и пальпация молочных желез проводятся с целью проверить здоровье груди. Поэтому важно знать признаки здоровья молочных желез:
- Груди округлые, симметричные (на симметрию можно не обращать внимания в том случае, если молочные железы врожденно имеют неправильную форму).
- Кожные покровы чистые, без видимых или прощупываемых изменений.
- Ткани мягкие, эластичные, без уплотнений, узлов.
Молочные железы меняют форму и структуру с течением цикла, поэтому важно проводить обследование в один и тот же день. Участок груди, осматриваемый в разные дни, может сильно измениться.
Перед месячными грудь становится намного чувствительнее, даже обычные прикосновения могут быть болезненными. Молочные железы и соски набухают.
Интересно, что болезненность при пальпации – это благоприятный признак. Это значит, что изменения в груди доброкачественные, рак на ранних стадиях практически не проявляется болью в месте опухоли.

Пальпация молочных желез после родов
Контроль над состоянием молочных желез после родов осуществляется с помощью пальпации. Ее обычно проводит врач родильного отделения. После выписки роженице рекомендуют контролировать состояние груди самостоятельно, используя стандартные техники самообследования.
Особое внимание нужно уделить увеличению и , отсутствию воспаления и болезненности. Температура, уплотнения, покраснение могут свидетельствовать как о , так и о развитии инфекционного процесса в молочных железах.
Во время беременности в груди происходят серьезные изменения: разрастаются железистые ткани, увеличиваются млечные протоки. Молоко не выделяется до родов из-за угнетающей функции гормонов плаценты. После рождения ребенка происходит резкая смена гормонального фона, повышается уровень пролактина, начинает выделяться молоко.
Наиболее частая проблема с грудь при естественном вскармливании ребенка – это лактостаз. Так называют застой молока в . Он проявляется повышением местной температуры, сильной болью и твердостью груди. Застой можно расцедить самостоятельно или с помощью врача. При пальпации лактостаз будет проявляться твердым уплотнением почти по всей груди.
Если при осмотре выявлены подозрительные изменения – необходимо обратиться к специалисту. Чаще всего изменения оказываются не связаны с болезнями, поэтому волноваться заранее не стоит. Но важно помнить о том, что практически все болезни груди хорошо поддаются лечению только на ранних стадиях.
Несмотря на огромные возможности новейшей диагностической техники самостоятельное обследование груди остаётся важнейшим методом обнаружения новообразований в исследуемой области. Самообследование и пальпация груди - обязательные процедуры контроля состояния груди для каждой женщины.
Различные опухолевые заболевания груди представляют большую проблему в современном обществе, и именно поэтому крайне важно раннее обнаружение проблемы. Профессиональная врачебная помощь на ранних стадиях может не только сократить срок лечения и улучшить прогноз, но, при злокачественном течении заболевания, сохранить жизнь.
Подготовка и правила проведения.
Для самостоятельного осмотра груди не требуется специальная подготовка. Для чистоты результатов исследования необходимо соблюдать несколько несложных правил:
- Осмотр и пальпация груди должны проводиться не реже одного раза в месяц. Не следует обследоваться слишком часто, так как незначительные изменения за короткие промежутки не вызывают беспокойство и могут быть упущены.
- Самообследование молочных желез лучше всего проводить на 4-7 сутки от начала менструального цикла. В это время наблюдается максимальная расслабленность железистой ткани, а значит наибольшая доступность для пальпации.
- Процедуру лучше всего проводить в комнате с хорошим освещением (как естественным, так и искусственным) стоя (или в другом положении) перед зеркалом.
Как делают?
Чтобы самостоятельно проверить грудь не требуется специальных знаний и больших затрат сил и времени. Главное в этом деле - хорошо усвоить несложную технику пальпации. Вся процедура осмотра состоит из шести последовательных этапов:
- Осмотр бюстгальтера на наличие следов от выделений. Наличие зеленоватых, бурых или кровяных следов свидетельствует о патологическом процессе.
- Непосредственно осмотр молочных желез. Осматривать грудь нужно в разных положениях: с опущенными и поднятыми руками, при наклонах и в движении. Во время процедуры следует обращать внимание на симметричность молочных желез, их форму и контур. Также стоит отмечать наличие выпуклостей и втяжений, которые могут быть особенно видны в движении.
- На данном этапе проверяется состояние кожных покровов. Процедура направлена на определение эластичности кожи, выявление ямочек, морщин, уплотнений, изъязвлений, сыпи, покраснений.
- Проведение пальпация груди. Для обнаружения мельчайших элементов рекомендуется смазать грудь кремом. Затем лёгкими движениями пальцев исследуют поверхностные слои молочной железы. Далее производится осмотр глубинных частей груди, что требует определённых усилий. Предмет осмотра: наличие уплотнений и болей в груди при пальпации.
- Пятый этап полностью схож с предыдущим с тем лишь отличием, что проводиться пальпация лёжа на ровной твёрдой поверхности. Результаты этой процедуры сравниваются с результатами пальпации стоя.
- На этом этапе проводится тщательный осмотр сосков и выделений из них (если имеются). Отмечается форма, цвет, наличие язв и деформаций. Также проводится пальпация на наличие выделений, боли и опухолей.
На что смотреть?
При проведении самостоятельного осмотра молочных желез на наличие патологий следует обращать внимание на следующие критерии:
- болит ли грудь при пальпации;
- наличие уплотнений и деформаций соска;
- наличие и цвет выделений;
- наличие, размеры, форма, подвижность, локализация новообразования и связь его с окружающими тканями;
- состояние лимфатических узлов в области подмышечных впадин, шеи и ключицы.
Что показывает?
С помощью самообследования груди могут быть диагностированы следующие патологические состояния:
- гормональные нарушения (проявляются в виде уплотнений);
- кисты (весьма болезненные новообразования);
- рак молочной железы;
- фиброаденомы (плотные подвижные образования с чёткими границами);
- внутрипротоковые папилломы (проявляются в виде кровянистых или полупрозрачных выделений);
- субареолярные абсцессы (болезненные новообразования на границе ареолы).
Пальпация молочных желез лечащим врачом входит в перечень обязательных методов исследования, предусмотренных периодическими онкологическими осмотрами. Если позволяет состояние больной, то исследование проводят в вертикальном и горизонтальном положении. Молочную железу условно разделяют на квадранты, которые исследуют поочередно, начиная с верхнего внутреннего квадранта, затем нижний внутренний, нижний наружный и, наконец, верхний наружный квадрант. При этом делаем вращательные смещения пальцев. Отдельно исследуют сосок и сосковую область, обращая внимание на изменения положения и формы соска, а также выделения из него. Обязательным является прощупывание лимфатических узлов под большой грудной мышцей, в подмышечной, под- и надключичной области, на шее. Все случаи уплотнения молочной железы, а также появление выделений из соска и экзематозные изменения кожи, не говоря об эрозиях и изъязвлениях, должны быть проконсультированы хирургом или онкологом.
Пальпация органов брюшной полости
Методика пальпации органов брюшной полости и почек была детально разработана В.П.Образцовым и Н.Д.Стражеско. В настоящем пособии мы приводим краткое ее содержание. Исследование рекомендуется начинать в вертикальном положении тела больного, т.к. в этом положении лучше определяется конфигурация живота, обнаруживаются грыжи брюшной стенки. Об опущении внутренних органов также лучше судить, когда больной находится в стоячем положении. Если визуально по белой линии живота и в области пупка нет выпячиваний, то следует указательным пальцем правой руки, пройдя в паховый канал, проверить состояние внутреннего кольца, которое в условиях нормы пропускает кончик пальца.
При поверхностной ориентировочной пальпации определяют напряжение мышц брюшного пресса, наличие болезненности и её локализацию. Поверхностную пальпацию проводят одной или двумя лалонями, положенными плашмя, с вытянутыми пальцами и без нажатия на стенку живота. Широкими и лёгкими скользящими движениями последовательно обследуют весь живот. Если известна локализация боли, то пальпацию следует начинать с противополжного участка.
В норме брюшная стенка должна быть мягкой, податливой, безболезненой. Кроме этого во время пальпации обращают внимание на состояние кожного покрова живота и подкожной клетчатки, находят наличие грыжевых выпячиваний и другие изменения. Во время пальпации живота может определяться болезненность и напряжение мышц передней брюшной стенки. При воспалении брюшины ощущение боли резко усиливается в момент быстрого отнятия от брюшной стенки погружённых в живот пальцев – симптом Щоткина- Блюмберга. Усиление боли обусловлено внезапным сотрясеним воспалённой брюшины в момент отнятия пальцев.
Пальпация органов брюшной полости носит название глубокой, проникающей, скользящей и методической. В ее характеристиках отражены по сути дела принципы пальпации. Глубокой она называется потому, что мы пальпируем не только поверхностно, но и глубоко расположенные органы брюшной полости. При этом, используя акт дыхания, мы на каждом выдохе углубляемся под края органа или до твердого основания, на котором лежит орган, а затем или наши пальцы скользят по органу, или край органа скользит по нашим пальцам. Систематическая пальпация проводится в определённой последовательности: сигмовидная кишка, нисходящая часть ободочной кишки, слепая кишка, восходящая часть ободочной кишки, высота стояния дна желудка, поперечно-ободочная кишка, печень, селезёнка. Если предварительно в вертикальном положении не пальпировали почки, то их исследованием и завершается пальпация живота. Методическая пальпация предусматривает, если по жалобам, анамнезу и данным поверхностной пальпации сложилось мнение о наличии поражения какого-либо органа, то этот орган должен исследоваться в последнюю очередь с целью избежания преждевременного напряжения мышц живота и болезненности, которое затем будет препятствовать исследованию других органов.
Движение пальпирующей руки должно быть поперечным по отношению к продольной оси органа или перпендикулярно к краю органа. Исследуя отрезки толстого кишечника даём им 8 характеристик:
1) локализация; 2) форма; 3) диаметр; 4) подвижность; 5) консистенция;
6) характер поверхности; 7) безболезненность; 8) урчание.
Для сигмовидной кишки удобнее использовать косую пальпацию, т.е. исследование проводить 4 и 5 пальцем правой руки. Во всех случаях при исследовании кишечника мы набираем запас кожи с тем, чтобы в дальнейшем её натяжение не препятствовало продвижению вашей руки. Так как мы двигаемся в большинстве случаев от центра живота на периферию, то набирать запас кожи следует движением руки в направлении пупка. Вторым моментом пальпации является углубление пальцев правой руки до твёрдой основы, на которой лежит орган. Для сигмовидной и слепой кишки это подвздошные кости, для поперечной кишки – позвоночник. Для восходящего и нисходящего отрезка толстой кишки используем бимануальную пальпацию, т.е. так как и для почек своей левой рукой создаём то твёрдое основание, на котором будем пальпировать орган.
Сигмовидная кишка пальпируется в левой подвздошной области при движении кисти по линии, соединяющей пупок с верхней передней остью подвздошной кости. Прощупывается она в виде цилиндра диаметром 1,5 – 2 см, гладкого, с подвижностью в обе стороны в 4 – 5 см, мягко-эластичной консистенции. У здоровых людей сигмовидная кишка при пальпации не болит и не урчит.
Слепая кишка пальпируется в симметричной области справа, так же в направлении от пупка к ости подвздошной кости. Понятно, что пальцы правой руки погружаются в правой подвздошной области. Кишка цилиндрической формы, диаметром 2 – 3 см, поверхность гладкая, по консистенции она мягче сигмовидной кишки, подвижность составляет 3 – 4 см. Характерными отличительными свойствами слепой кишки является то, что у здоровых людей она может давать негромкое урчание. В.П. Образцов справедливо отмечал, что наиболее выраженное урчание и даже шум плеска слепая кишка даёт при энтерите.
Конечная часть подвздошной кишки является единственным отрезком тонкого кишечника, который удаётся прощупать. Расположена она медиальнее слепой кишки подходя к последней с внутренней стороны под тупым углом. Удобнее всего подвздошную кишку исследовать, двигаясь сверху вниз по брюшку поясничной мышцы «m. psoas». Прощупывается на протяжении 10 – 15 см в виде поперечно расположенного, гладкого, подвижного, безболезненного и неурчащего цилиндра диаметром 1 – 1,5 см. Характерной чертой является спазмирование во время пальпации и в результате возрастает плотность и значительно уменьшается диаметр.
В редких случаях ниже терминального отрезка подвздошной кишки удаётся прощупать червеобразный отросток, который если прощупывается, то как правило в результате его воспалительного уплотнения.
Восходящую и нисходящую кишку пальпируют во фланках выше слепой и сигмовидной кишки. Применяется бимануальная пальпация, о которой говорилось выше. Руки движутся поперёк тела, т.е. снова от середины кнаружи. Оба отрезка кишки прощупываются не всегда, чаще их нижние отделы, и имеют свойства, близкие к свойствам соответственно слепой и сигмовидной кишки.
У половины здоровых людей удаётся пропальпировать желудок. Наиболее доступными являются большая кривизна и привратник. Для того, чтобы определить на каком уровне находится нижняя граница желудка, необходимо применить перкуторную пальпацию по В.П. Образцову или, как её ещё называют, метод обнаружения нижней границы желудка с помощью «шума плеска» по Образцову. Суть метода состоит в том, что при сотрясении передней брюшной стенки над желудком воздух и жидкость смешиваются и дают характерный звук. Движутся от эпигастрального угла вниз. Там, где нет желудка, «шум плеска» не вызывается. Таким образом и устанавливается нижняя граница желудка. Ладонью левой руки её ульнарным краем, рекомендуется надавить ниже мечевидного отростка с тем, чтобы с верхней части желудка воздух переместить вниз.
Нижняя граница желудка находится на 2 – 3 см выше пупа. Пальпируют её по средней линии четырьмя пальцами правой руки. Твёрдой основой служит позвоночник, для продвижения к нему необходимо углубляться на выдохе, и тогда за несколько дыхательных движений удаётся достичь желудка. Большая кривизна желудка пальпируется в виде тонкой, гладкой и безболезненной складки. Гипертрофия слизистой желудка делает её толстой. При опухолевом процессе появляется болезненность, твёрдая консистенция, бугристая поверхность.
Привратник прощупывается на 5 – 6см выше пупа справа от края прямой мышцы живота. Исследования также проводят четырьмя пальцами правой руки, двигаясь сверху вниз. Выглядит он в виде тяжа диаметром 1 – 1,5 см. Характерной чертой привратника является изменение его консистенции в результате быстрого сокращения и расслабления.
Положение поперечной кишки в значительной степени зависит от расположения нижней части желудка, что обусловлено в первую очередь желудочно-толстокишечной связкой. Поэтому поперечную кишку пальпируют вслед за желудком на 1 – 2 см ниже границы желудка. Применяется билатеральная пальпация, т.е. исследование проводится по обе стороны от средней линии, слегка разведёнными пальцами обеих рук. Используя акт дыхания, погружаются до твёрдого основания, а затем скользят пальцами вниз. Поперечная кишка ощущается как валик, расположенный по обе стороны от средней линии, края которого несколько поднимаются вверх. Диаметр около 2 см, кишка гладкая, мягкая, подвижная, не болит и не урчит, весьма вариабильна по уровню расположения.
Имеется несколько синдромов поражения кишечника, которые могут быть обнаружены с помощью пальпации. Так, при синдроме раздражения кишечника или его воспалении определяется болезненность вовлечённых отрезков толстого кишечника, они легко спазмируют, становятся более плотной консистенции, а при наличии жидкого содержимого и газов выражено урчат. При опухолях кишечника поражённый участок увеличен в диаметре, твёрдый, бугристый, болезненный, при прорастании опухоли в соседние органы и ткани становится неподвижным.
Довольно часто каловые камни, копростаз принимают за опухоль кишечника. Происходит это потому, что врачи забывают, что для пальпации органов брюшной полости, особенно в случаях обнаружения и подозрения на опухоль, больной должен быть подготовлен также, как это делается для проведения рентгенологического исследования органов желудочно-кишечного тракта. Иначе грубые ошибки неизбежны.
При органическом сужении просвета кишечника выше места сужения кишечник перегружен, растянут и усиленно перистальтирует. По этой причине отрезки толстого кишечника значительно увеличены в диаметре, болезненны, нередко урчат. Перистальтические многочисленные шумы могут выслушиваться не только фонендоскопом, но и на расстоянии. При тонкой брюшной стенке перистальтика обнаруживается визуально. Ниже места сужения отрезки кишечника спавшиеся, уменьшенные в диаметре, мягкие, редко улавливается перистальтика или спазм.
Для пальпации печени больной укладывается на спину, ноги согнуты в коленях, руки сложены на груди. Вначале необходимо провести перкуссию живота в направлении к рёберной дуге против правой среднеключичной линии с тем, чтобы ориентировочно определить локализацию нижнего края печени. Лучше поиск края печени производить рядом с краем прямых мышц живота, т.к. через мышцы во многих случаях пальпация печени затруднительна или невозможна. Если мы дошли перкуторно до рёберной дуги и не обнаружили укорочения перкуторного звука, то пальпацию проводят ниже рёберной дуги. 4 пальца правой руки постепенно на выдохе проводят на глубину 5 – 6 см, а затем продвигают несколько вверх, создавая, по В.П. Образцову, своеобразный «карман». Затем просят больного глубоко вдохнуть «в живот», а сами в это время расслабляем пальцы. Брюшная стенка во время вдоха выталкивает пальцы из живота и в этот момент пальцы встречаются с краем печени, который на высоте вдоха максимально выходит из-под края рёберной дуги. У большинства здоровых людей на высоте вдоха печень выходит из-под края рёберной дуги по среднеключичной линии на 1 – 2 см. При гепатитах она увеличивается в размерах и становится болезненной при пальпации. Циррозы ведут к уплотнению печени, пальпаторно она чаще всего безболезненная, твёрдая, бугристая, край заострен.
Первичные или метастатические опухоли печени также сопровождаются её увеличением, поверхность неравномерно бугристая, определяемые узлы очень плотные, пальпация печени болезненная. Гепатомегалия при сердечно-сосудистой недостаточности вначале характеризуется выраженной болезненностью, печень эластичная, край закруглен. Правильно проведенная корректирующая терапия сопровождается очень быстрым (в течении часов или нескольких суток) значительным уменьшением размеров печени. Такой положительной динамики никогда не наблюдаем при хронических гепатитах.
Абсцессы и кисты, когда они локализуются в передне – нижних отделах печени, также могут быть доступны пальпации. Образующиеся выпячивания на печени носят сферический характер, нередко дают флюктуацию, чаще всего бывают одиночными.
Жёлчный пузырь ищут ниже края печени по продолженной на живот среднеключичной линии. У здоровых людей он не прощупывается. Если удается прощупать желчный пузырь, то определяют его форму, размеры, консистенцию, поверхность, подвижность, болезненность.
Так, при развитии воспалительного процесса в желчном пузыре и образовании вокруг него спаек стенки желчного пузыря уплотняются, а сам он становится болезненным при пальпации и малоподвижным. При растяжении желчного пузыря большим количеством конкрементов пальпаторно иногда ощущается его неровная мелкобугристая поверхность.
Прощупывание увеличенного, безболезненного, гладкого, эластичного желчного пузыря может служить достаточно серьезным симптомом. В сочетании с желтухой (симптом Курвуазье – Террье) он свидетельствует чаще всего о наличии опухоли головки поджелудочной железы или большого дуоденального соска.
При различных заболеваниях желчного пузыря (желчнокаменной болезни, остром и хроническом холецистите) часто отмечаются характерные симптомы, имеющие определенное диагностическое значение. К ним, в частности, относятся: положительные симптомы Ортнера (появление боли при легком поколачивании ребром ладони по правой реберной дуге), Захарьина (наличие болезненности при пальпации или перкуссии по брюшной стенке в точке желчного пузыря), Василенко (появление на высоте вдоха боли при перкуссии по передней брюшной стенке в проекции желчного пузыря), Мерфи (появление на высоте вдоха болезненности при пальпации в точке желчного пузыря), Георгиевского – Мюсси или правосторонний френикус-симптом (наличие болезненности при надавливании между ножками правой грудино-ключично-сосцевидной мышцы).
Поджелудочная железа у здоровых людей недоступна пальпации, да и в патологических условиях редко можно быть убеждённым, что определяемое образование исходит из неё. Лишь большие кисты, исходящие или занимающие левую верхнюю часть живота предположительно можно отнести к кистам поджелудочной железы. В практической работе обычно обнаруживаемую болезненность локализуют, говоря, что она находится в области головки, тела или хвоста железы.
Для селезёнки основным методом исследования является пальпация. Проводится она обязательно в двух положениях: в положении на спине и на правом боку (по Сали). В положении больного на спине: 4 пальца правой руки на выдохе проводят вглубь левого подреберья на уровне ложных рёбер. Левая рука находится на грудной клетке выше рёберной дуги и ограничивает грудное дыхание. Если селезёнка прощупывается, то это уже является патологическим признаком. Кроме размеров, необходимо охарактеризовать консистенцию, поверхность и узнать у больного болезненна ли она при исследовании.
Если она не обнаружена, то пытаются её пропальпировать, уложив больного на правый бок. При этом правая нога выпрямлена, левая нога полусогнутая в тазобедренном и коленном суставах, левая рука заведена за голову. Положение рук врача такое же как и при исследовании больного, лежащего на спине.
Причины увеличения селезёнки многочисленны и разнообразны. В первую очередь следует сказать о болезнях крови и кроветворных органов. Спленомегалия наблюдается при лейкозах, тромбоцитопениях и гемолитической анемии, лимфогранулематозе и др. Тесные анатомо-физиологические связи между печенью и селезёнкой обуславливают её увеличение во многих случаях гепатитов и циррозов печени. Третьей, распространенной группой причин, вызывающих увеличение селезенки являются острые и хронические инфекции: тифы, сепсис различного происхождения, бруцеллез, малярия и др. Список редких причин, таких, скажем, как злокачественные и доброкачественные опухоли селезёнки, аномалии её развития, амилоидоз и другие, может быть очень длинным. Пальпаторная болезненность селезёнки обусловлена обычно её быстрым увеличением или вовлечением капсулы в воспалительный процесс. Твёрдая консистенция органа указывает на длительный процесс, сопровождающийся разрастанием соединительной ткани. В редких случаях периспленита удаётся пальпировать шум трения селезёнки.